Важно: Информация в статье не заменяет консультацию специалиста. Обратитесь к врачу при любых тревожных симптомах. Упомянутые косметические и гигиенические продукты не являются лекарственными средствами.
Зуд в интимной зоне – это один из самых частых, изнуряющих, но при этом предельно деликатных симптомов, с которым сталкивается до 75% женщин в разные периоды своей жизни. Если зуд возникает внезапно и протекает без обильных, окрашенных или дурно пахнущих выделений, это часто сбивает с толку. В таких случаях проблема редко кроется в классических венерических заболеваниях. Чаще всего это указывает на неинфекционные или дисбиотические причины: выраженную сухость слизистой оболочки, контактное раздражение, аллергическую реакцию на белье или средства ухода, эндокринные колебания или даже дерматологические патологии.
С физиологической точки зрения, зуд (прурит) — это своеобразная модификация болевого чувства. Нервные окончания, расположенные в поверхностных слоях слизистой оболочки вульвы и влагалища (ноцицепторы), реагируют на химические вещества, выделяемые при воспалении, микротравмах или дефиците влаги. Такой зуд требует очень внимательного, комплексного подхода, поскольку он может быть следствием как банальной неправильной гигиены, так и глубоких системных нарушений в организме, включая аутоиммунные процессы. Цель этой обширной статьи – максимально подробно разобрать весь спектр причин зуда без выделений, предложить четкие алгоритмы действий и рассмотреть эффективные методы негормонального поддерживающего ухода, основанного на восстановлении естественного барьера и pH-баланса, например, с помощью специализированных средств, таких как Эстрогиал.
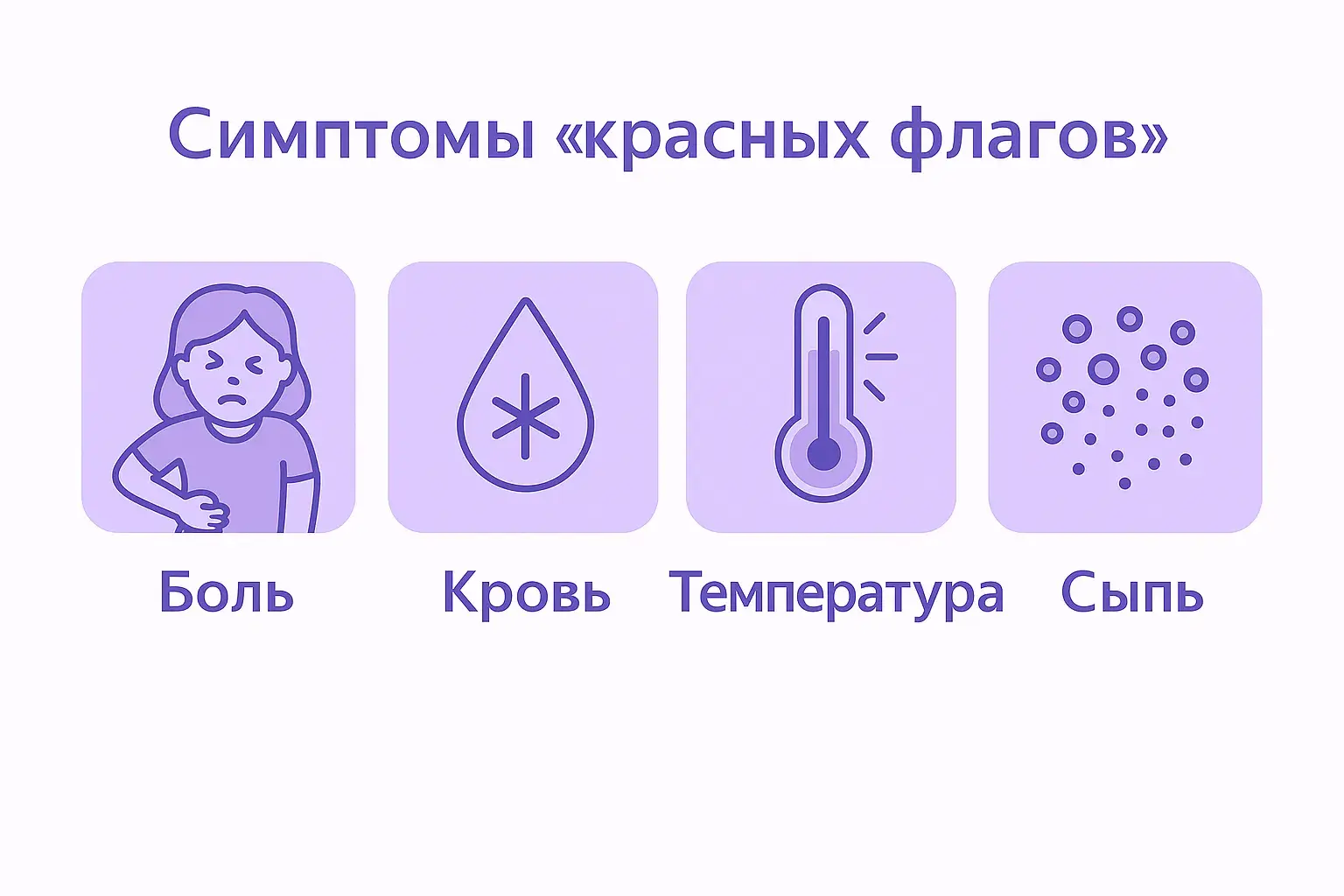
Когда зуд опасен и нужно срочно к врачу?
В гинекологической практике существует четкое разделение симптомов на допустимые, с которыми можно попытаться справиться корректировкой образа жизни, и так называемые «красные флаги». Зуд в интимной зоне становится потенциально опасным и требует немедленного обращения к врачу, если он сопровождается признаками, указывающими на острое воспаление, генерализованный инфекционный процесс, онкологическую настороженность или системное заболевание.
Симптомы «красных флагов» (боль, кровь, температура, сыпь)
Не занимайтесь самолечением и немедленно запишитесь на прием к гинекологу (а в некоторых случаях — вызовите бригаду скорой помощи), если помимо зуда вы наблюдаете один или несколько из следующих симптомов:
- Острая, невыносимая боль: Боль в области наружных половых органов, промежности или внизу живота, особенно если она имеет пульсирующий характер или локализуется строго с одной стороны (что может указывать на воспаление бартолиновой железы — бартолинит).
- Лихорадка и интоксикация: Повышение температуры тела (выше 37,5°C), озноб, ломота в теле без очевидных причин (например, без признаков ОРВИ), что может быть признаком системного воспалительного процесса, восходящей инфекции или воспаления придатков (сальпингоофорит).
- Аномальные кровотечения: Любые мажущие или обильные кровянистые выделения вне графика менструации, контактные кровотечения (после полового акта), кровотечения в период постменопаузы. Также тревожным симптомом является примесь крови в моче (гематурия) или в кале.
- Специфические кожные проявления: Выраженная сыпь, болезненные язвы с плотным краем, пузырьки с прозрачной жидкостью на половых губах, во влагалище или вокруг анального отверстия. Это классические проявления таких инфекций, как генитальный герпес, сифилис, папилломавирусная инфекция (ВПЧ), а также тяжелых аутоиммунных дерматозов.
- Изменение характера выделений: Резкий, гнилостный или «рыбный» запах, а также обильные выделения (пенистые желтые, зеленые, густые серые или напоминающие створоженное молоко) – это прямое указание на острую инфекцию (ИППП, тяжелый кандидоз, бактериальный вагиноз).
- Выраженный отек: Сильное покраснение (гиперемия) и отек наружных половых органов, который затрудняет движение, сидение или вызывает острую боль при мочеиспускании (дизурия).
Важно помнить: если зуд, даже без дополнительных грозных симптомов, сохраняется более 5-7 дней, несмотря на использование мягких гигиенических средств и отказ от синтетического белья, это является абсолютным показанием для визита к специалисту. Хронический зуд истощает нервную систему и значительно снижает качество жизни.
Что можно и чего нельзя делать до приема врача
Пока вы ожидаете визита к врачу, ваша основная и самая главная задача — не усугубить ситуацию, не занести вторичную бактериальную инфекцию через расчесы и, что критически важно, максимально сохранить клиническую картину для точной лабораторной диагностики. Неправильные действия до приема могут сделать анализы неинформативными.
«Я всегда настоятельно прошу своих пациенток: если вы не знаете точную причину зуда, не пытайтесь его "залечить" агрессивными домашними средствами. Спринцевание отварами трав и использование аптечных антисептиков до визита ко мне просто "смывают" флору. В итоге мазок оказывается идеально чистым, а женщина продолжает мучиться. Чистота, покой и легкое наружное увлажнение — вот все, что требуется до приема.»
Что МОЖНО и нужно делать:
- Использовать для подмывания только чистую теплую проточную воду. Если вода вызывает сухость, допустимо применение очень мягкого аптечного геля для интимной гигиены с физиологическим уровнем pH (3.5 - 4.5), который содержит молочную кислоту и полностью лишен мыла, отдушек, парабенов и агрессивных сульфатов.
- Обеспечить аэрацию: носить исключительно свободное бесшовное белье из 100% натуральных тканей (неокрашенный хлопок, бамбук). Полностью исключить стринги, плотные синтетические колготки и обтягивающие джинсы.
- Для снятия острого приступа зуда можно использовать охлаждающие компрессы: приложите чистое, проглаженное утюгом полотенце, смоченное прохладной кипяченой водой, к наружным половым органам на 5-10 минут.
- Для снятия мучительной сухости слизистой допустимо нанести тонкий слой нейтрального увлажняющего геля на основе гиалуроновой кислоты исключительно на наружные половые органы.
Чего категорически НЕЛЬЗЯ делать:
- Спринцеваться. Это самая частая и опасная ошибка. Процедура вымывает естественную микрофлору (защитные лактобактерии Döderlein), нарушает кислотность и может механически «загнать» патогенные бактерии через шейку матки в полость матки и придатки, вызывая тяжелое воспаление.
- Принимать любые антибиотики, использовать противогрибковые свечи (даже если «в прошлый раз помогло») или наносить гормональные мази без назначения врача. Это исказит результаты анализов и может перевести инфекцию в хроническую, резистентную форму.
- Использовать ароматизированные ежедневные прокладки, цветную туалетную бумагу с запахом, гели для душа, бомбочки или пены для ванн. Все это мощные химические раздражители.
- Жить половой жизнью. Половые контакты усилят микротравмы воспаленной слизистой и создадут риск передачи возможной (но пока не диагностированной) инфекции партнеру.
- Тереть мочалкой или расчесывать зудящую область. Расчесы (экскориации) мгновенно заселяются бактериями с кожи рук, что приводит к развитию вторичной гнойной инфекции (пиодермии).
Каковы основные причины зуда и жжения в интимной зоне?
Этиология (происхождение) зуда и жжения в интимной области чрезвычайно разнообразна. В медицинской практике все причины принято делить на четыре большие группы: механическое или химическое раздражение, аллергические реакции и хронические дерматозы, инфекционные процессы (включая дисбиоз) и, наконец, системные факторы, такие как эндокринные сбои, метаболические нарушения или психогенные реакции.
Раздражение: ошибки гигиены, синтетика, бритвенные микротравмы
Простой контактный дерматит (раздражение) — это, пожалуй, наиболее частая неинфекционная причина вульварного зуда. Слизистая оболочка вульвы и влагалища не имеет такого плотного рогового слоя, как кожа на других участках тела, поэтому она колоссально уязвима к агрессивному внешнему воздействию. Местное раздражение провоцирует высвобождение гистамина и других медиаторов воспаления, что вызывает сильный, порой жгучий, но обычно временный зуд.
Ключевые факторы, ведущие к механическому и химическому раздражению:
- Агрессивная гигиена: Использование обычного кускового мыла или парфюмированных гелей для душа. Кожа тела имеет pH около 5.5, мыло — щелочной pH от 7 до 10. Интимная же зона требует строго кислотной среды (pH 3.5–4.5). Щелочь мгновенно разрушает кислотную мантию и липидный барьер, вызывая катастрофическую сухость. Чрезмерное мытье (более 2 раз в день) дает тот же эффект.
- Одежда и белье: Синтетическое кружевное белье, стринги, плотные капроновые колготки не обладают гигроскопичностью. Они не пропускают воздух и не впитывают пот, создавая эффект «парника». В условиях повышенной влажности и тепла роговой слой разбухает (мацерация), а трение грубых швов вызывает микроповреждения.
- Депиляция и бритье: Использование тупой бритвы, бритье «на сухую», агрессивные кремы для депиляции или восковая эпиляция неизбежно травмируют эпидермис. Это приводит к фолликулиту (воспалению волосяных луковиц), врастанию волос и появлению микроскопических ссадин, которые невыносимо зудят на этапе заживления тканей.
- Химические агенты: Ароматизаторы, пропитки, красители. Они в избытке содержатся во влажных салфетках (даже детских), ароматизированных прокладках, туалетной бумаге, дешевых лубрикантах, спреях-дезодорантах для интимной гигиены и остатках стирального порошка на белье.
Для предотвращения этих проблем ежедневный уход должен быть физиологичным. Рекомендуется использовать специальные очищающие гели с молочной кислотой, обогащенные успокаивающими растительными экстрактами (календула, ромашка, алоэ вера), которые бережно очищают, не нарушая гидролипидный баланс.
Аллергические реакции и дерматозы
Аллергия в интимной зоне (аллергический контактный дерматит) развивается по механизму гиперчувствительности замедленного типа. Иммунная система распознает нанесенное вещество как чужеродное и запускает каскад воспалительных реакций. Реже встречается системная аллергия (реакция на съеденный продукт или принятое лекарство), которая проявляется зудом в промежности.
Самые частые контактные аллергены в интимной сфере:
- Латекс (материал большинства презервативов и медицинских перчаток).
- Ноноксинол-9 и другие спермициды, входящие в состав химических контрацептивов, свечей или смазок для презервативов.
- Консерванты (парабены, метилизотиазолинон) в интимной косметике.
- Компоненты местных лекарственных средств (обезболивающие мази с лидокаином, антибиотики, йодсодержащие препараты).
Особую, тяжелую группу причин составляют хронические дерматозы вульвы. Это не инфекции и не банальная аллергия, а сложные, часто аутоиммунные заболевания кожи и слизистых. К ним относятся:
- Склероатрофический лихен (крауроз вульвы): Прогрессирующее заболевание, при котором кожа вульвы истончается, становится пергаментной, белесой, теряет эластичность. Половые губы могут сглаживаться и срастаться. Сопровождается мучительным, нестерпимым зудом, особенно по ночам.
- Красный плоский лишай: Проявляется болезненными эрозиями, белесыми сетчатыми высыпаниями и сильным жжением.
- Атопический дерматит и псориаз: Могут иметь специфическую локализацию в аногенитальной зоне.
Эти состояния требуют тщательной диагностики (вплоть до биопсии) и длительной специфической терапии (часто топическими кортикостероидами). Важно отметить, что качественные регенерирующие свечи и увлажняющие гели, содержащие низкомолекулярную гиалуроновую кислоту, применяются здесь как важнейшая часть поддерживающего ухода для смягчения тканей и предотвращения трещин, но они не могут заменить основное противовоспалительное лечение.
Инфекции и дисбиоз (ИППП, кандидоз), изменение pH
Несмотря на то, что мы делаем акцент на зуде без обильных выделений, инфекционные процессы исключать нельзя. На ранних стадиях, при стертой клинической картине или у женщин с хорошим иммунитетом, инфекция может не давать классических обильных белей, проявляясь исключительно зудом.
- Кандидоз (в народе — Молочница): Вызывается дрожжеподобными грибами рода Candida. Зуд при молочнице обычно очень интенсивный, навязчивый, сопровождается жжением при мочеиспускании. Классические «творожистые» выделения могут появиться позже, задерживаться внутри влагалища или быть весьма скудными.
- Бактериальный вагиноз (БВ): Это не воспаление, а дисбактериоз — критическое снижение числа полезных лактобактерий и размножение анаэробных бактерий (Gardnerella и др.). Часто ассоциируется с запахом «несвежей рыбы», но иногда проявляется только чувством дискомфорта и легким зудом.
- ИППП (Инфекции, передающиеся половым путем): Трихомониаз может вызывать сильный зуд (выделения могут быть скрыты внутри). Хламидиоз и микоплазмоз часто протекают бессимптомно, но могут давать периодический зуд. Генитальный герпес начинается с покалывания и зуда в месте будущих высыпаний.
Фундаментальную роль в защите от этих состояний играет уровень pH. В норме во влагалище поддерживается высококислотная среда (pH 3.5–4.5). Эту кислоту вырабатывают лактобактерии, перерабатывая гликоген (сахар) из отмерших клеток эпителия. Кислота буквально «сжигает» большинство патогенных бактерий. Любое защелачивание среды — из-за мыла, менструальной крови (pH 7.4), попадания спермы (pH 7.2–8.0), приема антибиотиков — приводит к гибели лактобактерий. Свято место пусто не бывает: на их месте мгновенно размножаются грибки или гарднереллы. Использование средств с молочной кислотой и регенерирующих гиалуроновых суппозиториев помогает восстановить здоровую среду, так как они увлажняют ткани и поддерживают правильный pH-баланс.
Эндокринные факторы, стресс, системные болезни
Организм — единая система. Системные сбои неизбежно отражаются на состоянии слизистых оболочек.
- Гормональный дефицит (гипоэстрогения): Эстрогены — главные женские гормоны. Именно они заставляют слизистую влагалища быть толстой, складчатой, влажной и вырабатывать гликоген для питания лактобактерий. При падении уровня эстрогенов (в период менопаузы, во время грудного вскармливания, после удаления яичников или на фоне приема некоторых противозачаточных таблеток) слизистая катастрофически истончается. Это состояние называется вульвовагинальной атрофией (ВВА), и оно является одной из ведущих причин хронического зуда без выделений.
- Сахарный диабет: При плохой компенсации диабета уровень глюкозы повышается не только в крови, но и во влагалищном секрете и моче. Сахар — идеальная питательная среда для грибов Candida. Кроме того, диабет поражает мелкие нервные окончания (полинейропатия), что само по себе может вызывать чувство зуда.
- Заболевания печени и желчевыводящих путей: Застой желчи (холестаз) приводит к накоплению желчных кислот в крови. Они раздражают рецепторы кожи, вызывая генерализованный зуд, который часто особенно ярко ощущается в промежности.
- Психосоматика и стресс (Психогенный зуд): Мощный хронический стресс, депрессия или невроз истощают нервную систему. Происходит снижение порога чувствительности: те раздражители, которые раньше мозг игнорировал (например, легкое трение белья), теперь воспринимаются как зуд. Женщина начинает расчесывать кожу, травмирует ее, что вызывает реальное воспаление — круг замыкается (цикл "зуд-расчесывание-зуд").
Почему возникает зуд во влагалище без выделений?
Жалоба на зуд глубоко во влагалище при абсолютно чистом белье и отсутствии патологических белей — классическая клиническая картина, которая чаще всего указывает на структурные изменения самой слизистой оболочки, а не на атаку бактерий. Когда инфекция еще не успела развиться (или была успешно подавлена организмом, но слизистая пострадала), на первый план выходят атрофические и дистрофические процессы.
Частые неинфекционные причины
Поскольку мы исключили обильные воспалительные выделения, фокус внимания смещается на причины, связанные с нарушением архитектуры и функции тканей:
- Вульвовагинальная атрофия (ВВА) / Генитоуринарный менопаузальный синдром: Это самое частое состояние у женщин в пери- и постменопаузе. Из-за стойкого дефицита эстрогенов прекращается обновление клеток эпителия. Слизистая теряет складчатость, становится гладкой, очень тонкой (иногда сквозь нее просвечивают сосуды) и сухой. Минимальное трение вызывает микронадрывы, жжение и хронический зуд.
- Критический недостаток гиалуроновой кислоты: Гиалуроновая кислота — это природный полимер, структурный компонент внеклеточного матрикса слизистой. Одна молекула гиалуроновой кислоты способна удерживать до 1000 молекул воды. Ее синтез снижается с возрастом, на фоне стресса или диет. Без нее ткани теряют тургор (упругость), «высыхают», что нервными окончаниями воспринимается как зуд.
- Хроническое обезвоживание (дегидратация): Слизистые оболочки на 90% состоят из воды. Недостаточное потребление чистой питьевой воды, чрезмерное увлечение мочегонными напитками (крепкий кофе, энергетики, алкоголь), а также интенсивные тренировки с обильным потоотделением без адекватного восполнения жидкости ведут к системной сухости, в том числе интимной зоны.
- Посткоитальные микротравмы: Возникают после интенсивного полового акта, особенно если было недостаточно естественной смазки (лубрикации), а искусственные лубриканты не применялись. Эти микроскопические повреждения в процессе эпителизации (заживления) вызывают ощущение зуда без всяких выделений.
В подобных случаях патогенетически обоснованным и наиболее эффективным решением является не применение антисептиков, а местная заместительная или увлажняющая терапия. Использование качественных свечей или гелей на основе низкомолекулярной гиалуроновой кислоты и растительных экстрактов обеспечивает глубокое проникновение влаги, восстановление межклеточного матрикса и быструю регенерацию поврежденных участков тканей.
Что вызывает зуд в промежности у женщин?
Важно различать зуд внутри влагалища и зуд в промежности. Промежность — это наружная анатомическая область между задней спайкой половых губ и анальным отверстием. Кожа здесь имеет иное строение, содержит волосяные фолликулы, обилие потовых и сальных желез. Поэтому зуд в этой зоне чаще связан с дерматологическими, механическими или проктологическими проблемами.
Пот, трение, дерматит, геморрой: локальные причины
Локальный дискомфорт в области промежности может быть спровоцирован следующим рядом факторов:
- Гипергидроз (повышенная потливость) и мацерация: В паховой области расположено много апокринных потовых желез. В жару, при избыточном весе или интенсивных спортивных нагрузках выделяется много пота. Если он не испаряется из-за плотной одежды, кожа разбухает (мацерируется). В этих складках быстро размножаются грибки дерматофиты и бактерии, вызывая опрелости и зуд.
- Механическое интертриго (потертость): Постоянное трение кожи о кожу (у женщин с пышными формами), о жесткие швы белья, при длительной ходьбе, конном спорте или езде на велосипеде приводит к стиранию верхнего слоя эпидермиса. Появляется покраснение, микротрещины и жгучий зуд.
- Иррадиирующий анальный зуд (пруритус ани): Зуд часто «отдает» (иррадиирует) в промежность из перианальной зоны. Его причинами могут быть проктологические заболевания (внутренний или наружный геморрой, микротрещины заднего прохода), а также паразитарные инвазии — энтеробиоз (острицы), которые выползают ночью для откладывания яиц, вызывая сильнейший зуд.
- Себорейный или контактный дерматит: Использование жесткой или ароматизированной туалетной бумаги, реакция на остатки стирального порошка на нижнем белье.
Как подобрать бельё и уход, чтобы уменьшить зуд
Внешнее воздействие требует внешних решений. Правильный подбор белья и коррекция гигиенических привычек — это 80% успеха в лечении зуда промежности:
«Я долго не могла понять причину дискомфорта, пока не проанализировала свои привычки. Зуд обострялся после долгих часов в офисе в плотных колготках и узких юбках. Стоило мне полностью перейти на свободное хлопковое белье и начать использовать мягкий очищающий аптечный гель с пантенолом, как проблема исчезла буквально за неделю. Коже просто нужно было дышать!»
- Материал: Золотой стандарт — 100% неокрашенный хлопок, натуральный шелк или качественный бамбук для ластовицы. Эти волокна гигроскопичны, они отводят влагу от тела и позволяют коже дышать, блокируя эффект «парника».
- Модель (фасон): Для повседневной носки категорически не подходят стринги (они работают как своеобразный «мостик» для переноса бактерий из прямой кишки во влагалище) и слишком тесное корректирующее белье. Выбирайте классические слипы или шортики/боксеры.
- Режим стирки: Стирайте нижнее белье при температуре не ниже 60°C специальными гипоаллергенными жидкими средствами (или детским порошком). Полностью откажитесь от кондиционеров и ополаскивателей — их отдушки часто вызывают контактный дерматит. Обязательно используйте функцию дополнительного полоскания. Проглаживайте ластовицу утюгом.
- Грамотный уход: Откажитесь от использования влажных салфеток (кроме походных условий). Для гигиены применяйте мягкий очищающий гель со слабокислым pH, содержащий успокаивающие компоненты: экстракт ромашки, сок алоэ вера, пантенол (провитамин B5). Эти вещества снимают воспаление и способствуют быстрой эпителизации потертостей.
Как снять зуд в промежности при беременности?
Период вынашивания ребенка — время колоссальной перестройки женского организма. Иммунная система естественным образом подавляется (чтобы не отторгнуть плод), уровень прогестерона и эстрогенов взлетает до небес, меняется углеводный обмен, увеличивается кровоснабжение малого таза. Все это делает слизистую влагалища рыхлой, влажной и крайне уязвимой к дисбиозу и кандидозу. Проблема усугубляется тем, что спектр разрешенных медикаментов строго ограничен: многие препараты токсичны для плода (особенно в первом триместре).
Пошаговые безопасные методы облегчения зуда
Помощь беременной женщине должна быть максимально бережной, с упором на физические методы и безопасные местные средства:
- Шаг 1: Деликатное очищение. Полностью уберите с полки в ванной мыло и агрессивные щелочные составы. Используйте гипоаллергенные аптечные гели с молочной кислотой. Подмывайтесь 2 раза в день теплой (не горячей!) водой.
- Шаг 2: Увлажнение и защитный барьер. После душа аккуратно промакивайте кожу насухо мягким полотенцем. Затем нанесите тонкий слой безопасного негормонального увлажняющего геля на основе гиалуроновой кислоты на наружные структуры. Он создаст невесомую защитную пленку, предотвращающую трение при ходьбе, и снимет ощущение стянутости.
- Шаг 3: Контроль влажности и одежда. Из-за усиления секреции во время беременности женщины часто используют ежедневные прокладки. Если отказаться от них невозможно, выбирайте неароматизированные варианты с поверхностью из натурального хлопка и меняйте их каждые 2-3 часа. Белье должно быть только хлопковым, свободным, не давящим на растущий живот.
- Шаг 4: Коррекция рациона. Гормональный фон беременности способствует легкому повышению уровня сахара в крови. Избыток сладкого в питании (выпечка, конфеты, сладкие фрукты) провоцирует бурный рост грибов Candida. Сократите быстрые углеводы и добавьте в рацион свежие кисломолочные продукты без сахара (натуральные йогурты, кефир) для поддержки кишечного микробиома.
Чего избегать: агрессивные антисептики, спринцевания, ароматизаторы
Беременным строго противопоказаны многие рутинные методы самолечения:
- Спринцевания. Запрещены абсолютно! Риск не только нарушения микрофлоры, но и занесения инфекции в полость матки (хориоамнионит), что грозит инфицированием плода и преждевременными родами.
- Регулярное использование антисептиков широкого спектра (хлоргексидин, мирамистин) для подмывания. Они создают стерильную среду, в которой мгновенно разрастаются устойчивые грибки.
- Горячие ванны (особенно с пеной, солями, эфирными маслами). Могут спровоцировать угрозу прерывания беременности и сильную аллергическую реакцию.
- Использование любых аптечных свечей (с антибиотиками, противогрибковыми компонентами, йодом) без предварительной сдачи мазка и прямого предписания акушера-гинеколога.
Применение увлажняющих средств при беременности и лактации
Для восстановления комфорта будущим мамам и кормящим женщинам рекомендуются средства, чье действие ограничено местным применением без системного всасывания в кровоток. Специализированные увлажняющие средства, содержащие высокоочищенную гиалуроновую кислоту и фитоэкстракты (например, экстракт мальвы, календулы), отлично справляются с микротравмами и сухостью. Увлажняющие кремы и суппозитории на такой основе помогают вернуть тканям эластичность, что особенно актуально в предродовом периоде для профилактики разрывов промежности, а также в период лактации, когда уровень эстрогенов физиологически снижен и сухость влагалища является нормой.
Зуд перед месячными: это норма или сигнал проблемы?
Циклический зуд, возникающий строго за несколько дней до начала менструального кровотечения, — жалоба очень распространенная. Считать это абсолютной физиологической нормой нельзя (в идеале женщина не должна испытывать дискомфорта), но это явление имеет четкое гормональное объяснение и часто является временным дисбалансом, а не истинным заболеванием.
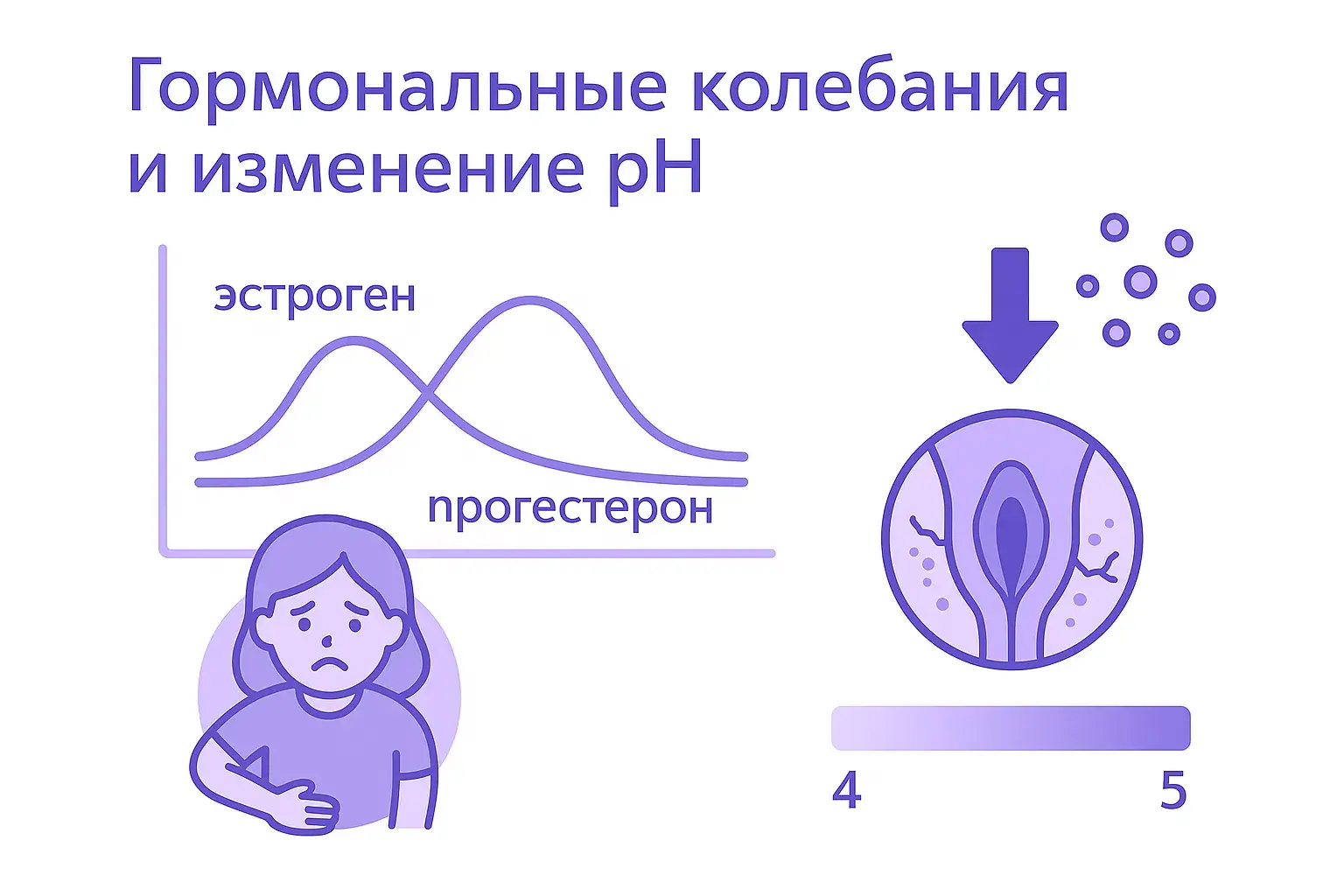
Гормональные колебания и изменение pH
Менструальный цикл управляется сложной игрой гормонов. Во вторую фазу цикла (лютеиновую), после овуляции, уровень эстрогенов идет на спад, а на арену выходит прогестерон — гормон, готовящий организм к возможной беременности. Этот гормональный "переворот" тянет за собой цепочку изменений во влагалище:
- Угнетение местного иммунитета: Прогестерон обладает легким иммуносупрессивным (подавляющим иммунитет) действием. Это природный механизм, чтобы иммунная система матери не атаковала эмбрион. Однако побочным эффектом является то, что слизистая становится более уязвимой перед бактериями и грибками.
- Снижение уровня гликогена: Падение эстрогенов означает, что клетки влагалища производят меньше гликогена (еды для лактобактерий).
- Защелачивание среды (сдвиг pH): Из-за снижения активности лактобактерий среда во влагалище становится менее кислой. Секрет густеет, его pH сдвигается от защитных 3.8-4.5 в сторону более щелочных значений (5.0 и выше). В такой среде дремлющие грибки Candida или гарднереллы могут быстро начать размножаться.
- Локальная сухость: Снижение эстрогенов может вызывать кратковременную сухость, чувствительность и легкий отек тканей вульвы.
Зуд перед месячными — чем лечить и как облегчить состояние
Если зуд и дискомфорт возникают систематически перед каждой менструацией, а с началом кровянистых выделений загадочным образом исчезают (кровь меняет условия среды, плюс с началом нового цикла начинают расти эстрогены), мы говорим о предменструальном вульвовагините. Подход к его коррекции должен быть профилактическим:
- Превентивная поддержка слизистой: За 5-7 дней до ожидаемой менструации начните профилактически использовать увлажняющие регенерирующие свечи с растительными экстрактами или гиалуроновой кислотой. Это компенсирует гормональную сухость, улучшит трофику (питание) тканей и поддержит защитный барьер до начала нового цикла.
- Местное снятие симптомов: При появлении зуда не расчесывайте кожу. Используйте наружные успокаивающие гели с пантенолом или экстрактом алоэ вера. Они быстро снимут раздражение нервных окончаний.
- Тотальный контроль раздражителей: В этот уязвимый период категорически откажитесь от ежедневных прокладок, узких джинсов и синтетического белья. Если используете тампоны или чаши с началом менструации, убедитесь, что они не ароматизированы и вводятся чистыми руками без повреждения сухой слизистой.
Поддержание комфортного pH в ПМС
Специалисты подчеркивают: в период предменструального синдрома (ПМС) критически важно не давать pH среды сдвигаться в щелочную сторону. Для этого рутинная гигиена должна осуществляться исключительно средствами, содержащими молочную кислоту. Качественный аптечный гель для интимной гигиены поможет поддержать физиологический кислотный барьер извне, затрудняя рост условно-патогенной микрофлоры в самые критические дни цикла.
Как проводится диагностика зуда в интимной зоне?
Чтобы лечение было не слепым угадыванием, а точным ударом по проблеме, необходима качественная дифференциальная диагностика. Зуд — это лишь верхушка айсберга, симптом, за которым могут стоять десятки различных состояний. Грамотный гинеколог проводит обследование шаг за шагом.
Осмотр, мазки/ПЦР, pH-тест
- Сбор подробного анамнеза: Диагноз часто кроется в деталях. Врач выяснит: когда начался зуд, усиливается ли он ночью или после душа, зависит ли от дня цикла, меняли ли вы стиральный порошок или полового партнера, какие медикаменты (включая антидепрессанты и контрацептивы) принимаете.
- Гинекологический осмотр в зеркалах: Врач визуально оценивает состояние тканей. Ищет признаки атрофии (истончение, бледность), воспаления (яркое покраснение, отек), микротрещины, язвы, следы расчесов или характерные бляшки (при лейкоплакии или лишае).
- pH-метрия (кольпотест): Простой, но невероятно информативный шаг. С помощью специальной индикаторной полоски врач за секунды измеряет кислотность влагалища. Значения 3.8-4.5 — норма (ищем аллергию или кандидоз, при котором pH обычно не меняется). Значения выше 4.5 до 7.0 часто указывают на бактериальный вагиноз, трихомониаз или выраженную атрофию.
- Микроскопия мазка на флору: Базовый анализ. Врач берет соскоб и смотрит под микроскопом количество лейкоцитов (маркер воспаления), наличие мицелия и спор грибов, количество палочек Додерлейна (полезная флора) и присутствие «ключевых клеток» (маркер бактериального вагиноза).
- ПЦР-диагностика (Полимеразная цепная реакция): Высокоточный метод на уровне ДНК. Позволяет выявить скрытые инфекции (ИППП), такие как хламидии, микоплазмы, уреаплазмы, вирусы герпеса и папилломы человека, даже если их количество минимально. Часто используется комплексный тест (например, Фемофлор), который показывает полное соотношение полезных и вредных бактерий.
Когда нужны смежные специалисты
Если гинекологические причины (инфекции и гормональная сухость) исключены, врач может направить пациентку к профильным специалистам:
- Дерматолог: Необходим при подозрении на сложные дерматозы (склероатрофический лихен, плоский лишай, псориаз, тяжелая экзема). Дерматолог может назначить проведение дерматоскопии или биопсии кожи вульвы для постановки окончательного диагноза.
- Эндокринолог: Консультация обязательна, если есть подозрение на скрытый сахарный диабет (сдается анализ на глюкозу и гликированный гемоглобин), патологии щитовидной железы (гипотиреоз часто вызывает сухость кожи), или для подбора системной менопаузальной гормональной терапии (МГТ).
- Гастроэнтеролог или Проктолог: Если зуд иррадиирует из анальной области, требуется исключить геморрой, трещины, паразитозы (сдается анализ кала) и дисбактериоз кишечника, который напрямую влияет на микрофлору влагалища.
- Психоневролог или Психотерапевт: При исключении всех органических патологий рассматривается диагноз «идиопатический психогенный зуд». Лечение в этом случае включает антидепрессанты, противотревожные препараты и когнитивно-поведенческую терапию.
Таблица 1: Дифференциальная диагностика зуда без патологических выделений
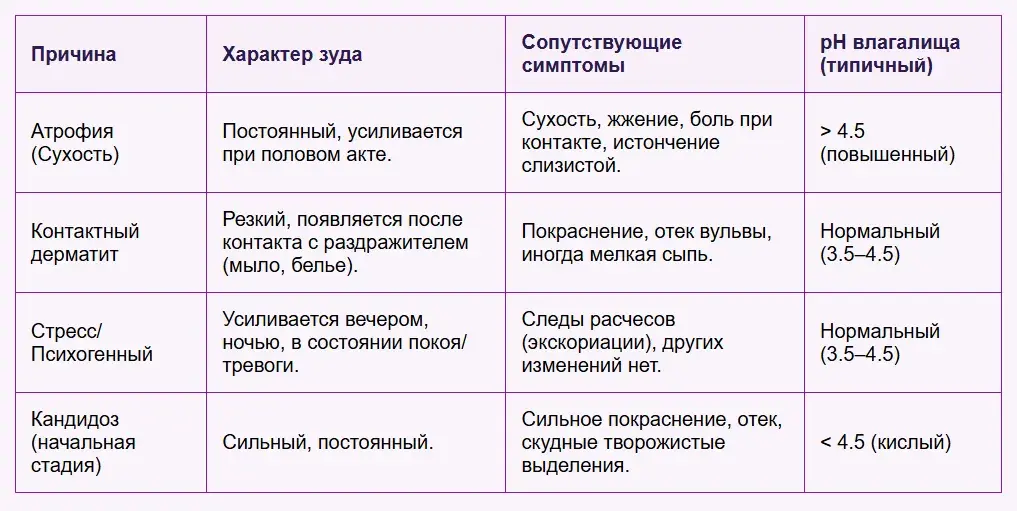
Какой поддерживающий негормональный уход эффективен?
Медикаментозное лечение (антибиотики, противогрибковые препараты) устраняет острый фактор (возбудителя), но оно не восстанавливает поврежденную "почву" — саму слизистую. Поэтому грамотный поддерживающий негормональный уход является фундаментом долгосрочного женского здоровья. Эффективный уход должен решать три задачи: глубокое увлажнение (гидратация), стимуляция клеточного деления (регенерация) и поддержка кислотного баланса (нормализация микробиома).
Комплексные увлажняющие линейки (например, Эстрогиал): увлажнение, восстановление, поддержка микробиома
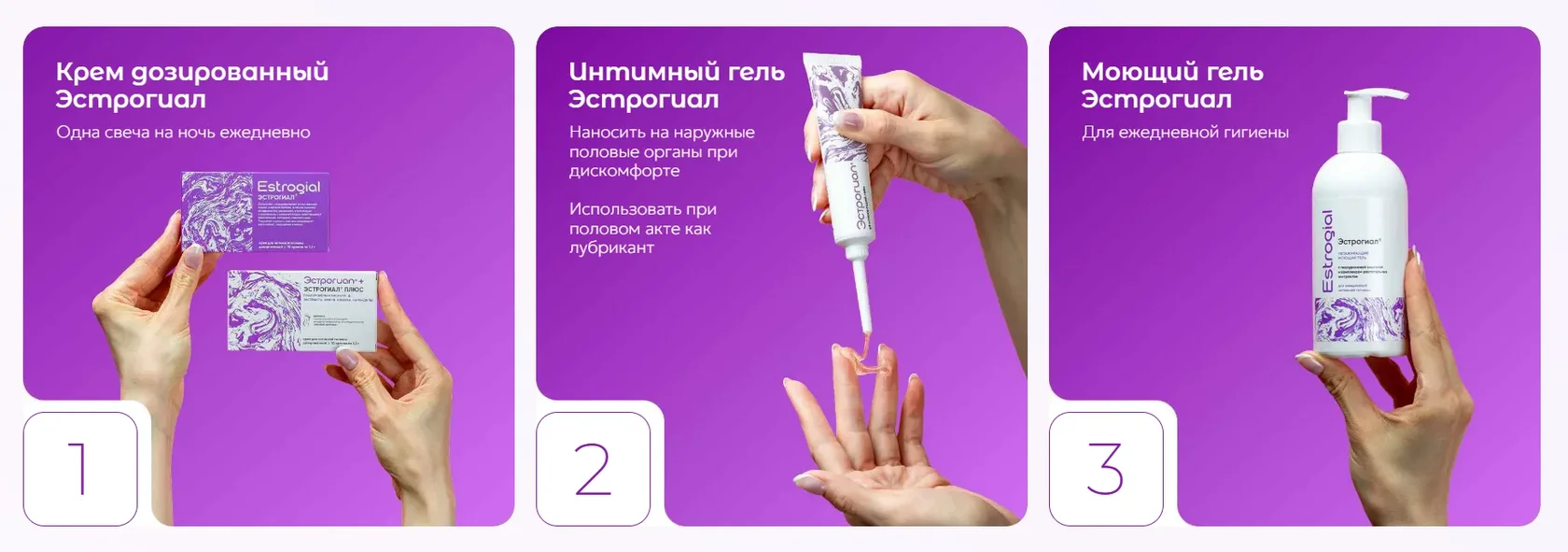
Современные фармакологические и косметические разработки предлагают комплексный 3-фазный подход к уходу за интимной зоной, который критически важен при хронической сухости, возрастных изменениях и дискомфорте после перенесенных инфекций:
- 1. Интенсивное внутреннее восстановление (регенерирующие свечи/дозированный крем): Предназначены для глубокой терапии атрофии и выраженной сухости. Применяются интравагинально (вводятся внутрь) обычно на ночь. Они обеспечивают длительный контакт активных веществ со слизистой, стимулируя ее обновление изнутри.
- 2. Наружный комфорт и защита (увлажняющий интимный гель): Используется наружно на область вульвы для мгновенного снятия жжения, зуда, устранения сухости в течение дня. Также является идеальным и безопасным лубрикантом для защиты от микротравм во время полового акта.
- 3. Ежедневная физиологичная гигиена (моющий очищающий гель): Обеспечивает деликатное очищение без разрушения липидного барьера. Поддерживает стабильный уровень pH благодаря содержанию правильных кислот. Разработан специально для регулярного ежедневного применения.
Состав и как работает
Эффективность подобных комплексных средств базируется не на агрессивной химии, а на синергии биосовместимых компонентов, которые организм воспринимает как «свои»:
Таблица 2: Ключевые компоненты качественного ухода и их действие
| Компонент | Как работает на клеточном уровне |
|---|---|
| Низкомолекулярная гиалуроновая кислота (Натрия гиалуронат) | Благодаря малом размеру молекул проникает в глубокие слои эпителия. Притягивает воду, создавая гидродепо (запас влаги). Возвращает тканям феноменальную упругость, эластичность, заполняет микротрещины и служит каркасом для синтеза нового коллагена. |
| Фитоэстрогены (экстракты клевера, хмеля, шишек) | Растительные аналоги женских гормонов (изофлавоны). Они связываются с рецепторами слизистой и деликатно имитируют действие эстрогенов: стимулируют кровообращение, ускоряют регенерацию клеток и снимают воспаление, не оказывая при этом системного гормонального эффекта на организм. |
| Молочная кислота | Имитирует работу лактобактерий. Стабилизирует кислый физиологический pH интимной зоны (3.5–4.5), создавая среду, непригодную для жизни и размножения патогенных грибков и анаэробных бактерий. |
| Сок Алоэ Вера, Пантенол (Витамин B5) | Пантенол стимулирует эпителизацию ссадин и царапин. Алоэ вера содержит витамины и ферменты, оказывающие мощное успокаивающее, противоотечное и охлаждающее действие на раздраженные нервные окончания вульвы. |
Как применять: шаги, дозировка, курс, предосторожности
Максимальный эффект достигается при системном и последовательном использовании средств:
- Ежедневная рутина (Очищение): Утром и вечером во время приема душа используйте мягкий очищающий гель. Выдавите небольшую порцию на чистые руки (не на мочалку!), вспеньте, нанесите на внешние половые органы движениями спереди назад и тщательно смойте теплой водой.
- Курсовая терапия (Глубокое восстановление): При наличии выраженной сухости, дискомфорта или диагнозе ВВА применяйте регенерирующие свечи/крем на ночь перед сном. Длительность начального активного курса обычно составляет от 10 до 20 дней. В дальнейшем, поскольку продукты не содержат гормонов и не вызывают привыкания, можно перейти на поддерживающий режим — 2-3 раза в неделю неограниченно долго.
- Симптоматическая помощь (Наружный гель): Наносите небольшое количество прозрачного увлажняющего геля на сухие или зудящие участки наружных половых органов 1-2 раза в день или по мере необходимости. Обязательно используйте этот гель перед половым актом для качественной лубрикации.
Меры предосторожности: Несмотря на гипоаллергенный состав, всегда есть риск индивидуальной непереносимости растительных компонентов (например, экстракта клевера). Перед первым применением проведите тест на сгибе локтя. В случае усиления жжения прекратите использование и обратитесь к специалисту.
Кому подходит: чувствительная слизистая, особенности при беременности/лактации
Такие линейки ухода обладают высокой степенью безопасности и идеально подходят для женщин любого возраста, чья слизистая требует особо деликатного отношения. Основные группы пациенток, которым показан такой уход:
- Женщины в периоде менопаузы и постменопаузы для борьбы с вульвовагинальной атрофией (ВВА) и связанным с ней зудом.
- Молодые мамы в послеродовом периоде и во время лактации (когда яичники "спят" и уровень эстрогенов крайне низок).
- Женщины, принимающие комбинированные оральные контрацептивы (КОК) или антидепрессанты, частым побочным эффектом которых является пересыхание слизистых оболочек.
- Беременные женщины (после одобрения лечащего врача) для повышения эластичности тканей и безопасного устранения дискомфорта без риска для плода.
- Девушки и женщины, проходящие реабилитацию после лечения тяжелых вагинальных инфекций (молочницы, БВ) для быстрого восстановления поврежденного эпителия.
Частые ошибки: спринцевания, антисептики, самовольное применение антибактериальных средств
Эффективность любого, даже самого дорогого и качественного негормонального ухода, можно легко свести к нулю неправильными действиями:
- Слепое самолечение аптечными свечами: Почувствовав зуд, многие сразу покупают свечи от молочницы или широкого спектра (с хлоргексидином, метронидазолом). Если причина зуда кроется в аллергии или нехватке гиалуроновой кислоты, антибактериальные средства добьют остатки полезной микрофлоры, спровоцируют химический ожог воспаленной слизистой и превратят легкий зуд в тяжелый хронический дисбиоз.
- Профилактическое спринцевание: Некоторые женщины до сих пор верят в миф, что спринцевание "очищает" влагалище. Влагалище — самоочищающаяся система. Спринцевание водой или отварами трав вымывает лактобактерии и слизистую пробку шейки матки, открывая ворота инфекциям.
- Гигиенический фанатизм: Подмывание до "скрипа", использование мыла, мочалок, направленных глубоко струй воды (душ шарко) разрушают защитную пленку. Интимная гигиена должна быть только поверхностной!
Используйте средства строго по их прямому назначению: мягкий гель с молочной кислотой — только для наружного очищения, а суппозитории и увлажняющие гели с фитокомпонентами — для глубокой регенерации и защиты от сухости.
Как избежать повторений зуда (профилактика)?
Если вы успешно справились с эпизодом зуда, ваша следующая цель — не допустить его возвращения (рецидива). Профилактика требует осознанного и системного подхода к своему телу, который включает коррекцию гигиенических рутин, пересмотр гардероба, диеты и даже психологического состояния.
Ежедневная гигиена и восстановление барьера слизистой
Правильные повседневные привычки формируют непробиваемый защитный барьер:
- Смена моющих средств: Навсегда откажитесь от использования кускового или жидкого мыла для тела в интимной зоне. На вашей полке должен стоять только специализированный очищающий гель со слабокислым pH (в идеале содержащий молочную кислоту и успокаивающие экстракты).
- Правильная техника мытья: Подмывайтесь теплой водой 1-2 раза в день. Движения рук и струи воды должны быть направлены строго спереди назад (от лобка к анусу). Обратное направление неминуемо приведет к переносу кишечной палочки (E.coli) во влагалище, вызывая вагинит или цистит.
- Регулярная гидратация (увлажнение): Если вы находитесь в группе риска по сухости слизистых (менопауза, стресс, прием гормонов), не ждите появления микротрещин. Используйте профилактические курсы регенерирующих свечей 1-2 раза в неделю и наносите наружный увлажняющий гель перед каждым половым актом или длительной физической активностью.
- Правила сушки: После душа никогда не трите интимную зону полотенцем. Кожа там слишком нежная. Только мягко промакивайте. Выделите для этой зоны отдельное небольшое полотенце и меняйте его раз в 2-3 дня.
Одежда, спорт, питание, управление стрессом
Ваш образ жизни, то, что вы едите и как реагируете на стресс, напрямую модулируют здоровье микробиома и иммунной системы:
- Экология бельевого шкафа: 90% вашего бельевого гардероба должно состоять из хлопка. Кружево и синтетику оставьте для особых, непродолжительных случаев. Спите вообще без нижнего белья (в свободной пижаме или сорочке), давая возможность тканям "дышать" ночью.
- Спортивная гигиена: Влага и тепло спортивного зала — рай для грибков. Никогда не оставайтесь в потных леггинсах или мокром купальнике после тренировки или плавания. Сразу принимайте душ, используя мягкий очищающий гель, и переодевайтесь в сухое дышащее белье.
- Питание и Ось «Кишечник-Влагалище»: Здоровье микрофлоры влагалища напрямую зависит от микрофлоры кишечника. Сократите до минимума потребление рафинированного сахара, сдобы и дрожжевой выпечки — это главная пища для грибов Candida. Обогатите рацион клетчаткой (овощи, зелень), полезными жирами (Омега-3 из рыбы и орехов снимает системное воспаление) и пробиотиками (кефир, квашеная капуста, натуральный йогурт без добавок) для поддержания популяции лактобактерий.
- Управление стрессом (Психогигиена): Хроническое напряжение повышает уровень кортизола, который подавляет иммунитет и повышает чувствительность болевых рецепторов, провоцируя "нервный" зуд. Найдите свой способ сброса напряжения: качественный сон (не менее 7-8 часов), йога, медитативные практики, прогулки на свежем воздухе или консультации с психологом.
Запомните: только комплексный подход, сочетающий в себе устранение внешних раздражителей, грамотную физиологичную гигиену и регулярную поддержку слизистой на клеточном уровне с помощью современных увлажняющих и регенерирующих средств, позволяет добиться стабильного, долгосрочного комфорта и навсегда забыть о рецидивах зуда.
Вопросы и ответы (FAQ)
Что делать, если зуд возвращается после лечения?
Рецидивирующий (возвращающийся) зуд — частая проблема. Если вы прошли курс лечения (например, антибиотиками от БВ или свечами от молочницы), но симптомы вернулись спустя пару недель, это говорит о том, что инфекция была лишь следствием, а истинная первопричина осталась не устраненной. Либо флора не восстановилась (вы убили плохие бактерии, но хорошие не выросли), либо присутствует постоянный раздражающий фактор (гормональный дефицит, аллергенное белье). В таком случае необходимо повторно сдать мазки (желательно расширенный тест ПЦР), проверить уровень глюкозы в крови и обязательно внедрить в рутину использование средств базового ухода, таких как линейка Эстрогиал. Использование средств с гиалуроновой кислотой после основного лечения поможет закрыть микротрещины и восстановить физиологический барьер, снизив вероятность новых атак патогенов.
Можно ли купировать зуд без лекарств?
Да, но только если зуд не сопровождается "красными флагами" (запахом, нетипичными выделениями, болью). Если дискомфорт вызван легкой аллергией на новую прокладку, натиранием от неудобных джинсов или кратковременной сухостью (например, в период ПМС или из-за стресса), медикаменты не нужны и даже вредны. Достаточно немедленно устранить раздражитель, перейти на гипоаллергенный очищающий гель без отдушек и использовать наружный увлажняющий успокаивающий крем для снятия локального воспаления. Если в течение 2-3 суток применения мягкого ухода улучшения не наступает, или симптомы нарастают — самолечение нужно прекратить и обратиться к врачу.
Может ли зуд быть признаком онкологии?
В редких случаях — да, поэтому так важно не игнорировать этот симптом. Хронический, не поддающийся лечению зуд вульвы может быть симптомом фоновых или предраковых заболеваний, таких как дисплазия вульвы или болезнь Педжета. Особенно настороженно следует относиться к зуду у женщин в глубокой постменопаузе, а также если зуд сопровождается появлением незаживающих язвочек, уплотнений или пигментных пятен неправильной формы. При таких симптомах врач обязательно проведет биопсию подозрительного участка кожи.
Влияет ли питание (сахар) на зуд в интимной зоне?
Напрямую. Избыточное потребление сахара и простых углеводов приводит к скачкам глюкозы в крови. Глюкоза попадает в вагинальный секрет, создавая идеальный «шведский стол» для дрожжевых грибков (Candida albicans). Грибки стремительно размножаются, выделяя токсины, которые раздражают нервные окончания и вызывают сильный зуд. Частое употребление сладкого также способствует развитию инсулинорезистентности, что усугубляет проблемы с микроциркуляцией и питанием тканей.
Когда повторно обращаться к врачу?
Обязательно запланируйте повторный визит к гинекологу, если: 1) зуд не исчезает или даже усиливается в течение 3-5 дней после начала симптоматического негормонального ухода; 2) эпизоды зуда рецидивируют (возвращаются) чаще 2-3 раз в течение года; 3) на фоне зуда появляются любые «красные флаги» (резкая боль, повышение температуры, аномальные выделения, сыпь, контактное кровотечение); 4) вы начали использовать новый назначенный препарат, и зуд возник как острая побочная реакция. Помните: самолечение хронических или рецидивирующих состояний недопустимо и может привести к тяжелым осложнениям.
Зуд в интимной зоне — это не стыдная проблема, которую нужно терпеть, и не приговор. Это важный сигнал вашего тела о том, что барьер нарушен. Современный комплексный подход, включающий своевременную точную диагностику у врача и грамотный, деликатный негормональный уход дома, позволяет быстро и безопасно вернуть ощущение абсолютного комфорта, уверенности в себе и женского здоровья.

